PRP
La finalidad de la ciencia médica es poder proporcionar, a la especie humana, los mecanismos e instrumentos necesarios con el fin de alcanzar la curación de cualquier enfermedad o, en su defecto, conseguir el máximo bienestar posible que, a su vez, proporcione a la humanidad la mejor calidad de vida imaginable.
Para alcanzar la meta de la curación los médicos deben tener dos conceptos sumamente claros. Estas dos diferentes ramas del conocimiento: la de diagnosticar enfermedades y la de tratar estas enfermedades requieren una muy amplia formación académica.
Plasma Rico en Plaquetas
Introducción
Un tejido agredido es un tejido alterado en su morfología. El organismo agredido y alterado se ve obligado a defenderse y para ello recurre a un proceso de restauración. Este proceso se inicia con la formación de un coágulo sanguíneo que rellenará el defecto aportando las proteínas necesarias para generar un tejido, este proceso se le conoce como reparación. En otras ocasiones el proceso no nos llevará a una reparación si no a la creación de un tejido similar al original en estructura y funciones, este proceso es conocido como REGENERACIÓN (Tutsh et al., 1993).
Aunque parezca inverosímil, desde el principio de la humanidad este fue el objetivo; y se buscaron fórmulas para conseguir esta misión. Así, el aporte exógeno de FCs que intervengan en la cicatrización no es algo novedoso, existiendo a lo largo de los tiempos formas verdaderamente curiosas y realmente pintorescas. Thomas et al. (2001) describe la utilización de gusanos en la curación de las heridas; está descrito que en las guerras napoleónicas los utilizaban para evitar sobreinfecciones.
Estudiar la curación es un proceso arduo y difícil dado que en ella participan muchos tipos celulares y factores de crecimiento.
Preparados plasmáticos ricos en plaquetas
Los científicos vieron que la calidad morfológica y funcional del tejido regenerado era muy superior a la del tejido reparado o fibrótico.
Ello ha conducido en los últimos quince años a profundizar en el conocimiento y en la aplicación terapéutica de un sinfín de técnicas entre las que se halla como una opción a considerar: la aplicación en la zona a regenerar de preparados plasmáticos ricos en plaquetas. Gonshor (2002) promulga que el conjunto de FCs, desprendido por las plaquetas, son los iniciadores universales de casi todo el proceso de REGENERACIÓN.
Primeros preparados plasmáticos plaquetarios
Los primeros trabajos, fechados en 1950, que han permitido llegar al conocimiento de los llamados factores del crecimiento se deben a la Dra. Rita Levi-Montalcini (figura 2.10a), italiana de origen judío, nacida en Turín, doctora en Neurología, que en 1947 se desplazó a los EEUU invitada por el Profesor Viktor Hamburger. Allí logró aislar una molécula proteica que llamaron Factor de Crecimiento Nervioso y que permitía explicar cómo crecen las células del sistema nervioso (Cohen y Levi-Montalcini, 1956).


Figura 2.10.- a) Rita Levi-Montalcini; b) Stanley Cohen
En 1953 el bioquímico Stanley Cohen (figura 2.10b) se unió al grupo de investigación de Sant Louis y descubrió el Factor de Crecimiento Epidérmico (Cohen, 1962).
A la Dra. Rita Levi-Montalcini y a Stanley Cohen, en 1986, les fue concedido el Premio Nobel de Fisiología y Medicina por: “sus descubrimientos sobre los factores de crecimiento de los nervios y epidermis”, según consta en el edicto de otorgamiento de la Academia Sueca.
No fue hasta la década de 1980-1990 cuando apareció una nueva línea de investigación, paralela al adhesivo de fibrina, basada en la concentración de plaquetas en el plasma y denominada Plasma Rico en Plaquetas (PRP) (Marx et al., 1998). La hipótesis de trabajo consistía en suponer que los FCs que se hallan en las plaquetas podían potenciar la cicatrización a través de mecanismos que controlan el reclutamiento, la migración y la diferenciación celular en el lecho del receptor (Ballester et al., 2003).
Los traumatólogos se han servido de las mallas de fibrina (Gil et al., 2003), donde en la cascada de la cicatrización, quedan atrapadas las células sanguíneas. Entre estas células se hallan las plaquetas que no sólo taponan los vasos sanguíneos sino que almacenan en su interior proteínas que catalizan los procesos de cicatrización. Estas proteínas son los FCs que producen señales peptídicas moleculares que cambian el comportamiento de las células interviniendo en la reparación y desarrollo de los tejidos mediando en el proceso biológico de la migración, proliferación, diferenciación y metabolismo celular (Okada et al., 1998).
Dado el gran aumento de su uso en el mercado español. La AEMPS, en la reunión celebrada en Madrid el día 03.12.2013, definió los distintos tipos de fracciones de PRP que se pueden obtener y aplicar tras una centrifugación diferencial: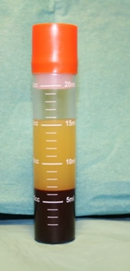
- Plasma Rico en Plaquetas (PRP)
- Plasma Pobre en Plaquetas (PPP)
- Plasma Rico en Plaquetas y Rico en Leucocitos (LR-PRP)
- Plasma Rico en Plaquetas y Pobre en Leucocitos (LP-PRP)
- Preparado Rico en Factores de Crecimiento (PRFC)
- Preparado Rico en Plaquetas y Factores de Crecimiento (PRPFC)
Dejando así sentadas las bases para el perfecto conocimiento de cada una de las fracciones que pueden suministrarse de PRP.
El uso de este PRP no comporta ningún riesgo ni complicación para el paciente. Se obtiene de su propia sangre por lo que está libre de enfermedades transmisibles y no pude causar reacciones de hipersensibilidad (Marx et al., 1998; Marx, 2001; Marx et al., 2005).
Factores de crecimiento (FCs)
En el año 2000, Vega et al., definieron los FCs como un grupo de sustancias de naturaleza polipeptídica, solubles y difusibles, que tienen la capacidad de regular el crecimiento, diferenciación y fenotipo de numerosos grupos celulares.
La posibilidad del uso terapéutico de la propia capacidad de reparación tisular ha incidido, en gran manera, a despertar el interés de la comunidad médica asistencial y son muchos los grupos de trabajo que se han orientado hacia el estudio de los FCs y de forma más concreta hacia el estudio del PRP, dado que en estos momentos se halla en un punto culminante su utilidad (Eppley et al., 2006; Borzini et al., 2007; Everts et al., 2007).
Efectos sistémicos y locales de los FCs
El aprendizaje de los FCs será utilizado para poner de manifiesto los efectos sistémicos y locales de los mismos respecto a su capacidad de favorecer la cicatrización de una herida (Herndon et al., 1993), de reparar las lesiones músculo-tendinosas y consolidar una fractura.
Hay varios trabajos que propugnan su utilidad en la regeneración ósea (Anitua, 2001; Marx, 2001; Olea et al., 2002), en traumatología tanto en la aceleración de la curación de las lesiones musculares, como de las tendinosas y en las afectaciones osteo-degenerativas articulares (Van Der Berg et al., 2001; Sánchez et al., 2003; Guillén et al., 2005; Cugat et al., 2005; Sánchez et al., 2007; Cugat et al., 2010).
Utilizado en traumatología y en cirugía ortopédica dio un salto cualitativo con su uso en medicina deportiva, donde diversos estudios han puesto de manifiesto los buenos resultados obtenidos en la cicatrización y curación de tejidos blandos. Siendo estos buenos resultados el motivo por el que en la actualidad el PRP se utilice de forma habitual para tratar lesiones deportivas, especialmente en el mundo del deporte profesional. Sin olvidar el uso que se le está dando en los procesos degenerativos articulares.
En la figura 1a queda reflejado el tratamiento realizado a un paciente afecto de entesitis de inserción del tendón de Aquiles en el hueso calcáneo. En la figura 1b y 1c se aprecia el tratamiento aplicado a una tendinosis del 1/3 distal de un tendón de Aquiles.
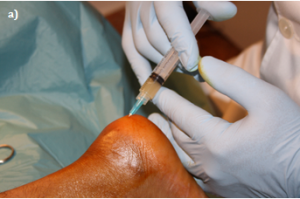
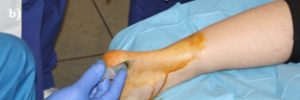
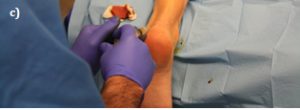
Figura 1.- Ejemplo de infiltración con PRP
En la figura 2a.- se muestra una imagen radiológica de una artrosis de rodilla. En la figura2b.- se aprecia el tratamiento aplicado en un proceso artrósico de rodilla.
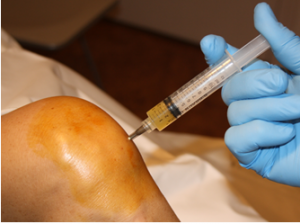
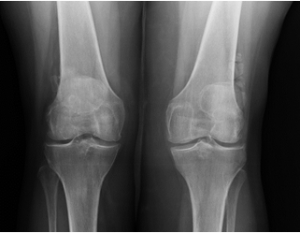
Figura 2.- a) Artrosis de rodilla; b) Infiltración de PRP en rodilla con artrosis.
No es aconsejable almacenar estos concentrados durante más de 8 horas ya que no se ha probado que sean útiles tras este tiempo y tampoco se recomienda su congelación ya que se puede lesionar y romper las membranas de las plaquetas (Marx et al., 2005; Mei-Dan et al., 2010).
|
Consideraciones emitidas por la AEMPS respecto al PRP
|
Efectos secundarios de los factores de crecimiento
Hasta la fecha no existen publicaciones donde se recojan referencias sobre el riesgo de transmisión de enfermedades. Marx et al. (2004) afirma que al tratarse de proteínas procedentes de sangre autóloga serían substancias seguras que no podrían transmitir ni el VIH ni otras enfermedades contagiosas como podría ser la hepatitis.
Como los FCs no entran en el núcleo no son, pues, mutagénicos y actúan tan solo sobre la reparación normal haciéndola más rápida. Por todo ello, el PRP no puede originar tumores (Marx et al., 2004).
No existen, por el momento evidencias científicas en que se relacione la utilización terapéutica de PRP con el inicio de un proceso cancerígeno o la reactivación de un proceso celular displásico y tampoco se ha encontrado ningún efecto indeseable en los numerosos casos clínicos publicados, aunque Martínez et al. (2002) recomienda, como medida de precaución, no usar el PRP en pacientes con lesiones precancerígenas orales en el caso de reparaciones alveolares bucales; también nuestro equipo de trabajo quiere pedir, como medida de precaución, el no uso del PRP autólogo en zonas eminentemente próximas a la ubicación de una lesión precancerígena o cancerígena. Pauta de actuación recomendada, asimismo, por el Comité de Ética del Hospital Universitario Germans Trias y Pujol de Badalona.
El tratamiento con PRP debe de ser preferentemente de origen autólogo pero que en caso de necesidad, por la presencia de enfermedades lineales del grupo de las contraindicaciones, podríamos recurrir al PRP de origen alógeno si la patología fuera lo suficientemente importante para ello.
Riesgos en la utilización del PRP
En este apartado se pretende recoger aquellos datos que, una vez valorados adecuadamente, deberán ser incluidos en el listado de posibles riesgos con los que el profesional sanitario puede encontrarse en el momento de tratar un proceso patológico con infiltraciones de PRP. Así se exponen una serie de condicionantes en un listado de elementos de inclusión y otro de elementos de exclusión que se enumeran con el fin de evitar posibles riesgos. En el apartado de exclusión se han hecho dos subgrupos en uno se incluyen los motivos de exclusión absolutos y en el otro los motivos de exclusión relativos ante la posibilidad de hacer una terapia con infiltraciones de PRP. Pero además existen una serie de consideraciones que deben de tenerse en cuenta al referirse a los riesgos. Riesgos que un terapeuta debe de evaluar ante la disyuntiva de aplicar o no un tratamiento con PRP y que enumeramos a continuación:
A .- Riesgos Absolutos, se darán en el caso de aquellos pacientes afectos de:
- Síndrome de disfunción plaquetaria.
- Inestabilidad hemodinámica.
- Infección local en el lugar del procedimiento.
B.- Riesgos Relativos : se darán en el caso de aquellos pacientes que estén en relación con:
- Consumo de tabaco.
- Enfermedad reciente.
- Proceso neoplásico, especialmente hematopoyético y óseo.
Así mismo y con el fin de evitar riesgos sobrevenidos hay que remarcar la necesidad de ser muy estrictos con las medidas de esterilidad durante la ejecución del proceso.
Otro riesgo a considerar sería el derivado de utilizar trombina bovina como activador de las plaquetas ya que puede dar origen a una coagulopatia, al poder desarrollarse anticuerpos anti factores de coagulación V y IX (Comolik et al., 1993; Muntaen et al., 1994; Sosolik, 1995; Landesberg, 1998, Anitua et al., 2004; Guillén et al., 2005). Por ello se han buscado alternativas al método de activación plaquetaria (Landesberg, 1998; Anitua et al., 2004). La mejor alternativa hallada ha sido la activación con cloruro cálcico con lo que se ha obviado este riesgo
Si el procedimiento no se llevara a cabo con un sistema cerrado y si la aplicación del PRP, en el lugar lesionado, no se ejecutara en pocos minutos y, por el contrario, se recurriera a un sistema a de plaquetoféresis (o transfusional) y el tiempo de aplicación del concentrado plaquetar se alargara a unas cuantas horas cabría la posibilidad de tener otros hipotéticos riesgos, al aumentar la capacidad potencial de contaminación y desarrollo de infecciones (Zimmerman et al., 2001), así como que se produjeran una fragmentación de las plaquetas o bien que estas liberaran, de forma espontánea, el contenido de los gránulos alfa.
También parece aconsejable evitar la aplicación del PRP cerca de grandes vasos en pacientes con riesgo de trombosis. El uso paralelo de fármacos antitrombocitarios, así como los valores de hematocrito altos o contajes plaquetarios bajos también podrían ser detalles a considerar.